Prise en charge de la douleur chez l'enfant
Les prérequis
L'enfant dès sa naissance possède les capacités neurophysiologiques pour acheminer les influx douloureux de la périphérie au système nerveux central.
Chez le tout petit, stress et douleur sont intriqués en permanence ; la palette des réactions physiologiques et comportementales est limitée et bien souvent superposable ; en pratique il va être difficile de les dissocier, le terme de détresse peut alors être employé.
Plus l'enfant est petit, moins les capacités cognitives permettant de réduire l'impact de la douleur sont développées ; l'envahissement massif par la douleur en sera d'autant plus facile.
Les frontières entre douleur aiguë et chronique sont moins différenciées chez l'enfant.
I. La reconnaissance de la douleur
La difficulté à examiner de manière satisfaisante les jeunes enfants est fréquente, il faut donc, par un travail d'approche progressif, réussir à apprivoiser l'enfant.
L'examen clinique commencera par l'observation des comportements spontanés, des réactions d'évitement... dans les bras de la mère puis lors du déshabillage et enfin sur la table d'examen. Les données de l'interrogatoire s'attacheront à préciser la qualité du sommeil, les capacités relationnelles.
Les difficultés concernent surtout les enfants de moins de 1 an : la " poussée dentaire ", " la colique du nourrisson " recouvrent en réalité toute une série d'entités cliniques fort différentes dont le dénominateur commun reste la rupture du bien-être de l'enfant. Seul un examen clinique minutieux et rigoureux permettra de mieux analyser cette sémiologie.
Les pièges
Les erreurs par défaut
Ne pas nier la réalité de la douleur
Face à un enfant qui arrête de pleurer, de se plaindre quand il est distrait par la TV, par un jeu vidéo, par une visite. Ces tableaux peuvent tout à fait traduire une douleur fluctuante ou le fait que l'intensité de la douleur reste encore compatible avec des interactions avec le milieu extérieur.
Face à un enfant qui répond " non " à la question " est-ce que tu as mal ? " : cette formulation doit être définitivement abandonnée chez le jeune enfant car elle est peu ou pas informative ; des questions à réponse binaire sont beaucoup plus utiles " Je pense que tu as mal là... ". Certains enfants confondent évaluation de la douleur et évaluation de leur courage, d'autres enfants vont refuser d'admettre la douleur pour faire plaisir au médecin ou pour éviter la piqûre qui devrait les soulager.
Lorsque des facteurs psychologiques semblent déclencher la douleur, il ne faut pas confondre la cause et les effets. Les crises migraineuses peuvent parfaitement apparaître à la suite d'une tension psychique, d'une " contrariété " ; la plupart des douleurs récurrentes apparaissent souvent en équilibre instable ; on connaît bien l'intrication et l'importance du niveau d'anxiété et du seuil de perception douloureuse.

Figure n°1. Échelle EVA pour évaluation de la douleur chez l'enfant.
- L'enfant présente un tableau d'atonie psychomotrice
L'atonie psychomotrice rassemble trois types de comportement.
Le tableau d'atonie psychomotrice intègre des signes qui vont à l'encontre des repères intuitifs (cris, pleurs, agitation, protestation ... ) utilisés habituellement pour reconnaître le douleur ; l'absence de prise en compte de cette sémiologie peut conduire à des erreurs majeures. Ces enfants les plus douloureux apparaissent immobiles, tristes, ne communiquant plus, muets, ne réagissant plus aux stimulations extérieures (douloureuses ou pas) ; ces tableaux d'atonie psychomotrice ont été longtemps confondus avec une dépression le manque d'expressivité,
le désintérêt pour le monde extérieur, la lenteur et la rareté des mouvements.
- L'enfant présente une douleur neuropathique
Des paroxysmes douloureux (fulgurances) associés à des troubles de la sensibilité superficielle doivent faire évoquer une atteinte nerveuse :
. traumatique, étirement, compression désafférentation au niveau de la cicatrice après chirurgie,
. toxique : chimiothérapie,
. participation du système autonome : algodystrophie,
. infectieux : sida.
Les erreurs par excès
Un traitement antalgique sera inadapté ou insuffisant pour les cas suivants :
L'enfant 'présente un tableau de somatisation lié à un conflit psychologique, à des difficultés relationnelles.
L'utilisation systématique ou trop fréquente par l'enfant du symptôme douleur dans ses relations avec les parents (manipulation).
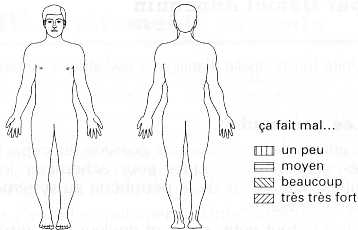
Figure n° 2.
L'enfant représente sa douleur en coloriant sur un schéma préimprimé grâce à des crayons de couleur dont il choisit la correspondance selon l'intensité. Le dessin est destiné aux enfants à partir de 6 ans.
Attention : l'appréciation des bénéfices secondaires liés à la douleur (éviction scolaire, sollicitude des parents ... ) reste complexe car toute pathologie récurrente douloureuse peut s'accompagner (à des degrés divers) de ce type de phénomène. Il ne faudra surtout pas conclure hâtivement à l'absence de douleur devant de tels tableaux. Certaines pathologies en témoignent bien : le repos, le sommeil constituent le traitement efficace de la crise migraineuse...
II. Le traitement de la douleur
Le traitement de la douleur doit être entrepris rapidement car le traitement étiologique va mettre plusieurs heures avant de soulager l'enfant.
Un enfant correctement soulagé ne doit pas faire interrompre précocement le traitement, car son état est dû à une bonne couverture antalgique.
Tableau. Devant un enfant qui souffre, quelles questions poser aux parents
| Les 5 items | Gravité croissante | |||
| Sommeil | Calme | Agité | Très perturbé | Insomnie |
| Consolabilité | Facile | Difficile | Très difficile | Impossible |
| Sociabilité | Sociable | Grognon | Irritable | Refuse tout contact, hostile |
| Jeu | Jeu spontané | Ne joue que sur Incitation | Baisse d'activité jeu, difficile à distraire | Désintérêt de tout jeu |
| Plaintes somatiques | nulles | Indique une localisation | Demande un traitement | Plaintes et gémissements |
Un certain nombre de douleurs ne sont pas soulagées par les antalgiques périphériques, elles seront contrôlées par des médicaments contenant des morphiniques faibles (palier 2).
La prescription devra donc prévoir un médicament plus puissant en cas d'inefficacité des médicaments de " première ligne ".
En première intention utilisation du palier 1 :
Paracétamol ou AINS.
Si inefficacité du palier 1, passer au palier 2
Association paracétamol codéine ou dextropropoxyphène (prescription hors AMM pour l'enfant de moins de 10 ans ou 15 ans).
Utilisation de la codéine chez l'enfant
La voie orale est la seule disponible en France en association avec le paracétamol. L'AMM est à 15 ans pour toutes ces associations.
La codéine à visée antalgique est largement prescrite dans la plupart des pays européens et anglo-saxons (dès l'âge de 4 mois en Suisse et 3 ans aux Etats-Unis) comme en témoignent les nombreuses spécialités pédiatriques.
Avec les conditionnements dont nous disposons en France, ce produit peut être donné à des enfants de 10 kg à 15 kg à la posologie de 1 mg/kg de codéine toutes les 4 à 6 heures. L'intervalle entre les prises et la posologie sera ajusté sur l'apparition d'éventuels effets indésirables (nausées, vomissements, somnolence, constipation ... ) et sur l'efficacité antalgique.
Lors d'une prescription hors AMM, le médecin devra anticiper les , problèmes,> en avertissant les parents des raisons de ce type de prescription et en informant le pharmacien par une ordonnance avec la phrase " Je dis... ".
III. Comment évaluer l'efficacité antalgique ?
Si après deux prises d'antalgique périphérique (palier 1), soit 8 heures, l'enfant présente l'un ou plusieurs des signes suivants (ces signes sont bien sûr à intégrer avec le reste de l'examen clinique concernant la nature et l'évolutivité de la pathologie causale) il faudra alors passer au palier supérieur.
Les principaux signes évoquant un traitement antalgique insuffisant
Pour les petits qui n'ont pas accès au langage :
l'enfant continue de geindre,
l'enfant ne peut s'endormir,
l'enfant ne peut se calmer,
la gêne fonctionnelle persiste : l'enfant ne peut toujours pas avaler (si la douleur est de localisation oropharyngée),
l'enfant reste triste,
l'enfant présente une succion désordonnée, désespérée,
l'enfant ne peut se blottir dans les bras maternels,
l'enfant a perdu la souplesse et la spontanéité de sa motilité,
l'enfant est prostré,
l'enfant présente un tonus asymétrique, des contractures localisées, évite les zones douloureuses,
l'enfant refuse le contact, reste opposant,
l'enfant a perdu ses capacités d'interaction relationnelle (absence de sourire, regard absent),
l'enfant reste inconsolable.
Pour les enfants plus grands (à partir de 6-7 ans)
L'évaluation est effectuée par l'enfant lui-même en lui demandant de noter l'intensité de la douleur entre 0 et 10 ; cette méthode reste le moyen le plus efficace et le plus fiable pour contrôler l'efficacité thérapeutique antalgique.
L'observation permet aussi de repérer :
l'enfant qui garde une gêne fonctionnelle, dont la motricité spontanée reste pauvre, non adaptée à son environnement, à sa classe d'âge,
l'enfant qui a perdu ses capacités d'interaction.
Contrairement à l'opinion trop largement répandue, il est fréquent de rencontrer des enfants qui sous-cotent leur douleur :
certains pour ne pas inquiéter leurs parents (pathologie chronique),
certains pour faire plaisir aux soignants,
certains ont mal compris la méthode d'auto-évaluation proposée, malgré la simplicité d'utilisation de la réglette EVA.
Annexe. Posologie moyenne des principaux antalgiques utilisés chez l'enfant en France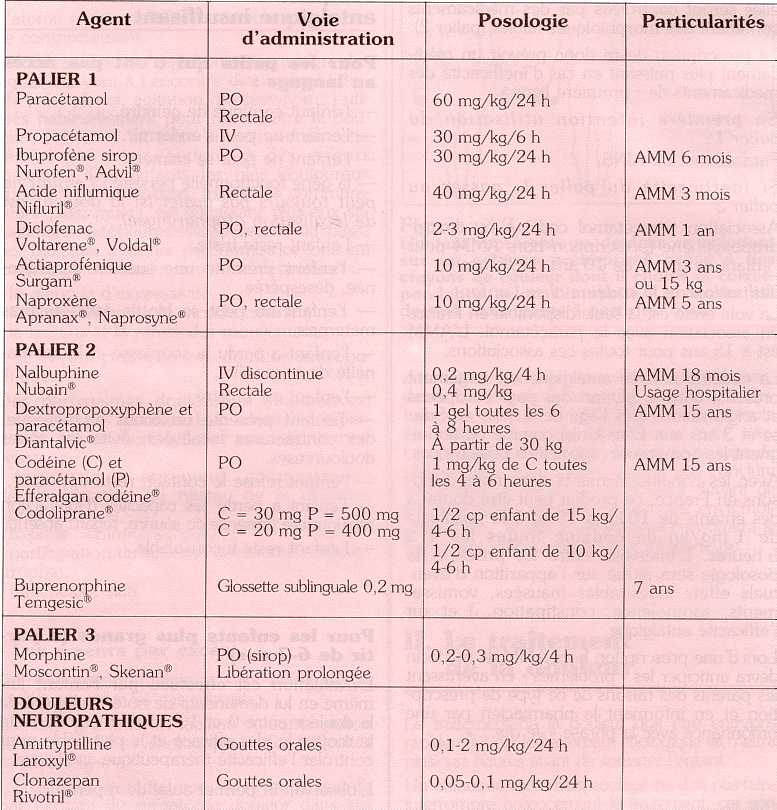
| PEDIADOL. Une banque de données spécifiquement destinée à l'évaluation, au traitement et à la prévention de la douleur de l'enfant, pour les professionnels de la santé, est accessible par Internet au : |
Développement et Santé, n° 131, octobre 1997