Borrélioses : fièvres récurrentes à tiques
*IDR (ex-0RSTOM)/UR Maladies à vecteurs. Adresse actuelle : CNRMI, Institut Santé et Développement, 15, rue de l'école de Médecine, 75270 Paris cedex 06, France.
** Biologiste, Saint-Denis, France.
Les fièvres récurrentes sont dues à des spirochètes du genre Borrelia. Elles sont caractérisées cliniquement par des épisodes fébriles successifs séparés par des interphases apyrétiques de durée variable. Selon les espèces de Borrelia, la transmission s'effectué par des poux ou des tiques. Les fièvres récurrentes transmises par les tiques sont les plus fréquentes.
L'incidence et la prévalence de cette affection ont été largement méconnues en raison d'un diagnostic clinique et biologique difficile.
I. Répartition géographique
Les borrélioses à tiques sont largement distribuées dans le monde, sous forme de foyers endémiques ou sporadiques.
C'est la répartition géographique qui permet de distinguer les espèces de Borrelia.
En Afrique, on décrit 3 grands groupes :
B. crocidurae : il s'étend en, Afrique, approximativement du Maroc à l'Egypte, du Sénégal au Soudan et au Kenya.
B. duttoni : en Afrique orientale et centrale, Madagascar et aux Comores.
B. hispanica : dans le pourtour méditerranéen.
Il. Vecteur
Les ornithodores (tiques) vivent dans les régions chaudes et sèches (steppes sahéliennes et savanes boisées tropicales nord soudaniennes). Ils affectionnent les sols sablonneux et les terriers de rongeurs, les creux d'arbres ou les grottes.
Dans les habitations humaines, ces tiques vivent sous les nattes, dans les fissures des murs, ne quittant guère le niveau du sol. Elles restent sédentaires, au contact de leurs hôtes. La durée de vie des adultes est très longue (jusqu'à 20 ans). Elles résistent très bien au jeûne (3 à 5 ans). Leur piqûre, essentiellement nocturne, est indolore et passe souvent inaperçue.
On note une recrudescence des cas en période estivale. Des contages familiaux peuvent se voir. La maladie est plus fréquente en zone rurale qu'en milieu urbain.
III. Mode de contamination
L'homme est contaminé dans les foyers, au cours de son activité ou de ses déplacements.
Des contaminations transplacentaires ont été rapportées, ainsi que des contaminations post-transfusionnelles. La voie transmuqueuse est possible (contaminations de laboratoire).
IV. Clinique
Elle est commune aux différentes borrélioses mais beaucoup plus sévère avec B. duttoni qu'avec B groupe crocidurae. On n'observe pas de prédominance de sexe parmi les patients. Toutes les tranches d'âges peuvent être atteintes.
1. Formes typiques
L'incubation dure de 3 à 21 jours (7 jours en moyenne). Elle est habituellement silencieuse.
La phase d'invasion (24-48 h) est brutale, d'allure septicémique ; elle consiste en un syndrome hyperthermique (fièvre à 40-41 °C) avec polyalgies, faciès vultueux, conjonctives injectées et troubles digestifs à type de nausées et vomissements. La peau est chaude et sèche.
La phase d'état est dominée par la fièvre et le syndrome algique (algies diffuses, céphalées frontales), souvent accompagnés de signes digestifs (anorexie, douleurs diverses).
La fièvre est constante, rénitente ou intermittente, parfois en plateau, faite d'une succession, à un rythme variable, d'épisodes fébriles entrecoupés de périodes apyrétiques.
Le premier accès dure 48 à 72 heures en moyenne et se termine par une recrudescence des signes généraux, suivie d'une crise sudoro-urinaire et enfin d'une normalisation brutale de la température.
L'examen clinique, le plus souvent normal, peut montrer un état de malaise général, avec atteinte hépato-splénique, des signes neurologiques ou cutanés.
L'évolution habituelle se fait vers une apyrexie, en lysis, accompagnée d'une grande asthénie et de céphalées pénibles, d'une durée moyenne d'une semaine.
En l'absence de traitement approprié les récurrences peuvent réapparaître jusqu'à 10 ou 15 fois, avec des paroxysmes brefs. La durée des intervalles apyrétiques entre les crises s'allonge (20-25 jours), la symptomatologie diminue tandis que s'installe une dégradation de l'état général qui peut être marquée. Le déroulement des accès adopte une allure capricieuse, irrégulière.
2. Formes cliniques et complications
On peut rencontrer différentes formes cliniques électives de certains appareils ou organes et des complications qui, exceptionnellement, peuvent être graves. Tous les organes peuvent être atteints. Les complications méningées sont les plus fréquentes : méningite à liquide clair de type lymphocytaire ou hémorragique, parfois méningo-encéphalite. Ces manifestations peuvent ne pas être contemporaines de la poussée fébrile ce qui rend leur diagnostic d'autant plus délicat.
Les formes oculaires sont fréquentes au cours de borrélioses à B. duttoni.
Les risques obstétricaux : atteinte congénitale du foetus, accouchement prématuré, avortement spontané, sont fréquents (évalués à 30 %) et souvent sévères en Afrique centrale.
V. Diagnostic
Le diagnostic clinique est difficile sinon impossible, surtout avant l'apparition des récurrences typiques.
Du fait du polymorphisme clinique de l'affection et des similarités avec de nombreux syndromes fébriles rencontrés en zone d'endémies, le diagnostic repose sur le laboratoire.
1. Diagnostic biologique
Le diagnostic non spécifique n'apporte aucun élément d'orientation. On retrouve assez fréquemment une anémie avec hyperleucocytose neutrophile en phase fébrile, des perturbations hépatiques, une hyperalbuminorachie.
Le diagnostic repose sur la mise en évidence des Borrelia qui peuvent être détectées dans différents prélèvements (sang, LCR, urines) effectués de préférence au moment des épisodes fébriles : en effet, les Borrelia ne sont visibles dans le sang périphérique que durant les phases fébriles ; elles sont rarissimes lors des périodes d'apyrexie. Il n'y a pas de périodicité nyctémérale apparente. L'intensité de la borréliémie est sans rapport avec la température mesurée parallèlement.
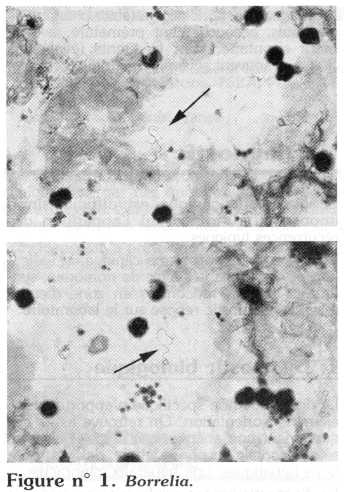
Les Borrelia (figure n° 1) sont des germes extracellulaires, ondulés, de 8 à 30 ?m de long et 0,2 à 0,6 ?m de diamètre présentant 4 à 12 spires lâches plus ou moins irrégulières, d'amplitude voisine de 1-2 ?m . Elles peuvent parfois se présenter accolées par leurs extrémités, formant de longues chaînes. Des formes granuleuses, sphéroïdes ont été décrites.
Ces germes présentent une mobilité active suivant l'axe général de l'hélice.
En pratique, la recherche se fait essentiellement au niveau du sang périphérique :
- L'état frais : en encre de chine, fond noir ou en contraste de phase suffit très rarement.
- Le frottis mince : les Borrelia sont faiblement Gram négatif mais colorables facilement par le Giemsa, le Vago, le Romanovsky, l'acridine orange ou les imprégnations argentiques.
Le frottis peut être effectué après leucoconcentration.
- La goutte épaisse : colorée au Giemsa (ou à l'acridine orange et observée alors en microscopie à fluorescence) elle représente une meilleure méthode.
- L'inoculation à la souris : elle reste la méthode de référence la plus fidèle et de loin la plus fiable malgré des échecs possibles (injection intrapéritonéale de 0,1 à 0,3 ml sang du patient recueilli sur anticoagulant chez des souris dont la bactériémie sera recherchée après 48 à 72 heures).
2. Diagnostic différentiel
Le paludisme est la cause d'erreur diagnostique de loin la plus fréquente.
D'autres maladies peuvent être évoquées :
- les rickettsioses ;
- les arboviroses, dengues et syndromes "dengue-like" ;
- un syndrome grippal
- une méningite
- une fièvre typhoïde
- une leptospirose ;
- la phase de début de certaines parasitoses (leshmaniose viscérale, bilharzioses, amibiase hépatique).
Parfois, certaines de ces affections existent simultanément.
Il faut également envisager que la maladie a pu être été décapitée par une antibiothérapie inadéquate prescrite à l'aveugle devant un syndrome fébrile mal étiqueté ou pour une affection autre que la borréliose.
VI. Pronostic
Il s'agit le plus souvent d'une maladie fébrile bénigne, parfois même inapparente. La mortalité est exceptionnelle, sauf avec les infections à B. duttoni : elle peut alors atteindre 1 à 5 %, surtout chez des sujets débilités, dénutris chroniques, jeunes ou vieillards, ou lors d'associations morbides.
L'immunité acquise est assez faible et de courte durée, avec des anticorps spécifiques de souche, qui ne seraient actifs que vis-à-vis d'une seule récurrence.
VII. Thérapeutique
En l'absence, fréquente, de diagnostic, la guérison spontanée est souvent de règle après quelques récurrences.
1. Traitement étiologique
Les arsenicaux sont abandonnés depuis longtemps. La thérapeutique est basée sur l'antibiothérapie.
On aura tendance à privilégier, hors complications, les protocoles de " traitement minute ", reposant sur une prise unique et contrôlée d'antibiotique, de préférence aux schémas réclamant plusieurs jours de thérapeutique.
Le traitement repose essentiellement sur les cyclines. On utilisera en pratique :
tétracycline ou oxytétracycline à 2 g/j per os pendant 7 à 10 jours - doxycycline en dose unique de 500 mg,
- minocycline 100 à 200 mg/j per os ou en IV.
On préférera les macrolides (érythromycine 500 mg/j) chez l'enfant et la femme enceinte.
Les céphalosporines de troisième génération (ceftriaxone) peuvent se justifier notamment en cas d'atteinte neurologique, mais on manque de recul quant à leur emploi.
2. Traitement symptomatique
Il n'est indiqué que dans les formes graves ou compliquées. Des antalgiques, des antipyrétiques peuvent soulager le malade.
VIII. Prophylaxie
Elle repose essentiellement sur l'hygiène de l'habitat : bétonnage et désinfection régulière (Crésyl) des sols, isolement des pieds de lit (posés dans un récipient contenant du pétrole ou de l'eau savonneuse), désinsectisation des logements, dératisation des espaces péridomestiques, éloignement de l'habitat humain des terriers de rongeurs.
L'emploi d'insecticides est possible mais malaisé, peu efficace et onéreux sur de grandes surfaces.
La prophylaxie à grande échelle est utopique.
Les mesures individuelles (moustiquaires, répulsifs) peuvent avoir leur intérêt lors de contacts temporaires dans des zones à risque (campements ... ).
IX. Conclusion
Maladie toujours d'actualité, n'ayant rien perdu de son intérêt en santé publique.
La fréquence exacte de cette maladie est mal connue, ainsi que sa répartition géographique précise.
L'incidence en santé publique est certainement sous-estimée. Cette affection représente probablement une cause non négligeable de morbidité, en particulier au niveau des enfants qui sont les plus touchés.
Cette pathologie est peu souvent évoquée et reste fréquemment confondue, en particulier avec le paludisme.
La gravité des borrélioses est variable, en fonction du germe en cause et de l'état du patient.
Les antibiotiques offrent un recours thérapeutique efficace à condition que le diagnostic soit posé.
Les mesures prophylactiques sont de portée limitée. L'éradication est illusoire.
EN BREF...
Maladie transmise par piqûre de tique ou de pou.
Fréquence mal connue, sûrement sous-estimée.
Répartition géographique variable selon les espèces.
Clinique : fièvre récurrente le plus souvent bénigne mais souvent polymorphe.
Possibilité de formes graves, voire mortelles.
Diagnostic difficile : mise en évidence du germe dans le sang périphérique.
Erreur diagnostique la plus fréquente : paludisme+++
Traitement : cyclines,
macrolides chez l'enfant et la femme enceinte.
La prémunition existe seulement pendant que les Borrelia sont présentes dans l'organisme, cependant certaines personnes régulièrement infectées pourraient conserver un certain degré d'immunité. Des souches distantes de quelques kilomètres peuvent provoquer des expressions cliniques différentes de la maladie. Certaines ethnies d'Afrique orientale avaient pour habitude lors de déplacements prolongés d'emmener " leurs tiques " afin de se préserver des rechutes fébriles lors du retour dans leur domicile habituel. Des observations similaires ont été rapportées de Madagascar.
Développement et Santé, n° 143, octobre 1999